MEJORANDO LA EXPERIENCIA DE HOSPITALIZACIÓN
Cuando la pandemia obligó a suspender las visitas a pacientes hospitalizados, un nuevo y gran desafío se instaló en los servicios clínicos. Junto a la interrogante de cómo implementar el mejor mecanismo para mantener informada a la familia, también surgió la inquietud de cómo apoyar el bienestar emocional del paciente durante su estadía de hospitalización. Con distintas estrategias, que reportaron tanto éxitos como algunos reveses, nuestro Hospital fue encontrando gradualmente las respuestas que buscaba. A cuatro meses de iniciado este proceso, te invitamos a conocer las medidas que hemos implementado, como también sus resultados…
El 22 de marzo y ante el incremento de casos de pacientes con Covid-19, nuestro Hospital se vio obligado a suspender la visita de familiares para disminuir las posibilidades de contagio en el recinto. Y si bien la medida vino a reforzar oportunamente la seguridad interna de pacientes y funcionari@s, también planteó instantáneamente dos problemas para los cuales no teníamos respuestas acabadas: cómo informar oportunamente a la familia y cómo disminuir la carga de estrés e incertidumbre de los pacientes hospitalizados impedidos de ver a sus seres queridos.
Información a Tutores: Del dicho al hecho
En términos de información, durante las primeras semanas cada Servicio implementó las estrategias que consideró más adecuadas según sus capacidades de atención y conforme a lo que indica el reglamento interno del establecimiento: que toda información sobre el diagnóstico y tratamiento del paciente debe ser proporcionada por el médico tratante al tutor responsable del mismo.
Es así como el Servicio de Urgencia Adulto habilitó, por ejemplo, dos números telefónicos para atender en horario de 12 a 13 horas las consultas de los tutores (mismo horario que se tenía para las visitas). No obstante, y transcurridos los primeros días, la medida resultó ser claramente inadecuada: los números colapsaron con llamadas realizadas las 24 horas, no solo por parte de los tutores, sino por los distintos integrantes de la familia interesados en saber del paciente, quienes no necesariamente se ponían de acuerdo entre ellos para compartir la información recibida. No había personal clínico suficiente para asumir exclusivamente la tarea y la demanda por atención seguía creciendo.
Otros Servicios decidieron llamar personalmente a cada tutor registrado en la ficha del paciente. La solución permitía administrar mejor los tiempos del personal clínico, pero a poco andar también aparecieron los primeros problemas: muchos números registrados se encontraban desactualizados, no existían, tenían errores o simplemente no contestaban. Se empezaron a hacer evidentes también, especialmente en aquellos casos en que la hospitalización se prolongaba, los problemas al interior del núcleo familiar y para las cuales no siempre bastaba una sola respuesta: los conflictos por quien recibía la información y su idoneidad, el distanciamiento entre integrantes o lisa y llanamente los problemas relacionados con la comprensión de la información recibida.
Entre la angustia y a sabiendas que las hospitalizaciones por Covid-19 podían tener desenlaces fatales, las consultas comenzaron a volcarse intensa y progresivamente hacia la Central Telefónica, los módulos de información y las redes sociales del establecimiento, con miras a encontrar ayuda u orientación para suplir esas carencias. Una atención que estaba limitada a referencias de carácter general (ubicación y condiciones), dado el papel administrativo que realizan cada una de estas unidades.
Tras barajar algunas posibilidades para reforzar la entrega de información, entre las que se encontraba el pedir apoyo a los médicos becados, finalmente se recurrió a especialistas del propio recinto que no estaban realizando atención de primera línea. Es así como en el caso del Servicio de Urgencia se le solicitó a los dermatólogos del CRS que se hicieran cargo del desafío, quienes comenzaron a contactarse con las familias, dejando registro formal de este hecho en el sistema informático. Esto se tradujo a los pocos días en una significativa reducción de llamadas y solicitudes de información por vías alternativas. En los restantes Servicios la entrega de información se fue regularizando conforme avanzaron las semanas, instalándose dinámicas que poco a poco comenzaron a reforzar el vínculo con las familias.
Centrados en el bienestar emocional del paciente
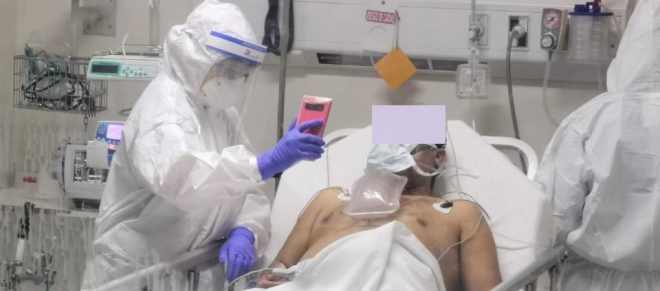
Transcurridas algunas semanas, integrantes de los equipos clínicos comenzaron a utilizar sus propios celulares para facilitar el contacto de los pacientes con sus familiares. Una práctica que se hizo común en prácticamente todos los Servicios, respecto de la cual la Dra. Daniela Valdivia, Jefa de Pediatría y Emergencia Pediátrica, nos explica que “se originó de manera espontánea en los equipos, por parte del personal técnico y de enfermería de los Servicios, quienes, buscando una manera de ayudar en la mejoría del estado de ánimo de los pacientes, decidieron por iniciativa propia realizarlas”. En Hospitalización Transitoria sucedió igual e Ingrid Grandon, Enfermera Supervisora del CRS, nos comenta que “al poco tiempo de comenzar a funcionar la unidad implementamos las videollamadas como una iniciativa del personal de enfermería, con la finalidad de bajar el nivel de ansiedad de los pacientes y de dar tranquilidad en sus hogares respecto a la situación en que se encontraban”.
Con esta práctica inmediatamente se obtuvieron buenos resultados: pacientes más contentos y familias más satisfechas. Al respecto, la Dra. Javiera Fuenzalida, Jefa de la Unidad de Cuidados Medios, nos confirma que “las videollamadas son siempre satisfactorias. El impacto es muy positivo tanto para los pacientes como también los funcionarios, quienes pueden apreciar la mejoría anímica que se produce. El poder conectar a los pacientes con sus familiares es importante tanto para la evolución de los mismos, como también para la tranquilidad de los familiares”.
No obstante, el uso de los celulares personales también tuvo sus desventajas. Algunas familias comenzaron a comunicarse todos los días y en todo horario a dichos equipos para consultar sobre sus familiares, lo que fue puso de manifiesto la necesidad de formalizar este mecanismo de comunicación. Algunos Servicios, conscientes de esta necesidad y de la problemática, comenzaron a buscar apoyo externo. El primero de ellos fue Neonatología, recinto que el 15 de junio recibió la donación de un celular por parte de la Sociedad Chilena de Cirugía Pediátrica. Sobre el aporte de esta herramienta, Solange Zapata, Matrona Supervisora de Neonatología, nos comenta que “en el caso de madres Covid positivo, ellas reciben información sobre su bebé a través de este medio, lo que ha permitido a las familias mantenerse en contacto y conocer a sus hijos, algo que para los padres es indudablemente muy enriquecedor”.
Dos días después de la primera donación, el 17 de junio, las unidades de Pacientes Críticos (UPC) y de Infecciones Intrahospitalarias (IIAS) recibieron el aporte de la Sociedad Chilena de Medicina Intensiva, quien les proporcionó celulares a cada una. UPC se quedó con algunos de los aparatos, distribuyendo uno Pabellón y otro a UCM.
Una semana después, el 22 de junio, llegaron los 14 celulares y 3 tablets comprometidos por la autoridad ministerial para reforzar el vínculo del usuario con su familia. De esta forma y tras la distribución realizada por la Unidad de Gestión Usuaria, los otros Servicios también pudieron acceder a estos equipos: Urgencia Adulto, Medicina, Cirugía, UCM, Hospitalización Transitoria, Urgencia y Hospitalización Pediátrica. De esta forma, hacia fines de junio prácticamente todos los Servicios contaban con el apoyo de estos medios.
En Urgencia Adulto la llegada de los equipos permitió asignar la tarea a dos enfermeras que se encontraban con teletrabajo por problemas de salud, quienes además de proporcionar información sobre el paciente comenzaron a orientar a la familia sobre requerimientos de carácter práctico: la necesidad de traer artículos de aseo o pañales, por ejemplo. Verónica Medina, Enfermera Supervisora del Servicio de Urgencia Adulto, nos comenta “hasta el día de hoy las colegas revisan cada mañana las fichas clínicas de todos los pacientes hospitalizados, con Covid y sin Covid, tras lo cual se contactan con la familia y hacen de nexo con el médico tratante. Para las videollamadas se coordinan con él o la Enfermer@ Gestor de Procesos que se encuentra presencialmente en el recinto, quien se encarga de concretarlas”.
Trabajadoras sociales: Un apoyo bienvenido
Aunque la disponibilidad de herramientas era un gran avance y la disposición a realizar las videollamadas existía, no todos los equipos podían destinar mucho tiempo para realizarlas, por lo que inicialmente los contactos de este tipo no superaban los dos diarios por Servicio. Por ello nuestro establecimiento pidió colaboración a la Dirección del Servicio de Salud Metropolitano Sur (SSMS), la que a su vez canalizó el requerimiento hacia el Ministerio.
Fruto de esta solicitud el 15 de julio llegaron al recinto 4 trabajadoras sociales de la Universidad Católica que nos proporcionarán apoyo hasta Septiembre para que los equipos dispongan de sus tiempos íntegramente en la atención, mientras ellas se desempeñan como facilitadoras para la realización de videollamadas en los Servicios clínicos y también como acompañantes de escucha activa para pacientes que se encuentren en una situación de mayor vulnerabilidad emocional.
Se trata de las profesionales Francisca Hernández, Stephanie Guerrero, Leandra Saldivia y Carolina Ávila, quienes están apoyando a la Unidad de Cuidados Medios; a los Servicios de Medicina y Cirugía; a la Unidad de Pacientes Críticos y a la Urgencia – Hospitalización Pediátrica respectivamente. Y aunque aún llevan poco tiempo en sus funciones, todas manifiestan estar contentas con la labor que están desarrollando y ya podemos contabilizar alrededor de 5 videollamadas diarias en cada recinto.
“Las videollamadas son una recarga de energía para el paciente”, “avisamos a las familias y éstas incluso se juntan para poder estar presentes en la conversación”, “tras la llamada, los pacientes instantáneamente cambian su semblante”, son algunas de las impresiones que nos comparten al ser consultadas sobre los impactos que tiene esta práctica.
Para la Dra. Fuenzalida, Jefa de UCM, “contar con esta ayuda también nos ha permitido percatarnos de situaciones que por la dinámica de atención pueden pasar inadvertidas y nos han ayudado a que la experiencia de hospitalización sea más grata para nuestros pacientes, quienes son afectados tanto por el estrés como la incertidumbre que toda hospitalización genera”.
Según la Dra. Natalia Gil, Jefa de UPC y quien quedó como coordinadora de este equipo, “la realización de videollamadas ha sido una medida tremendamente positiva para las familias, quienes agradecen mucho este contacto visual que se genera. Los pacientes están más tranquilos y contentos, incluso aquellos que tienen algún impedimento temporal para hablar, porque aun cuando no existan las palabras, los gestos son igualmente valiosos. Incluso en nuestro Servicio hasta fuimos testigos de una pedida de matrimonio por parte de un paciente a su futura señora”. En cuanto al aporte de las trabajadoras sociales, la Dra. Gil nos señala que “han ayudado a sensibilizar a los equipos respecto de las familias que están tras un paciente. Sin las visitas uno pierde este contacto cercano, por lo que nos ha ayudado a humanizar y darle un sentido más personal a la atención. Por otro lado, si bien la condición de salud del paciente siempre será un factor decisivo a la hora de poder concretar las videollamadas, éstas siempre serán una valiosa ayuda para facilitar su recuperación”.
San Bernardo, 27 de julio 2020.















